
中小企業からサンリオなどの大手企業まで、計100社以上へのAI・DX支援実績あり。
AI(Antigravity等)導入設計/開発からkintone等のSaas開発・運用伴走が得意領域。
「予算が少ない」「既存の業務を変えずにデジタル化したい」そういったお客様のご状況を踏まえて、最適な提案を進めることを心掛けています!
本記事を読めば、レセプト点検・予約管理・カルテ転記に費やしていた事務作業の工数を大幅に削減し、患者対応に充てる時間を確保できます。
クリニック・診療所(医師1〜3名規模)が既存の電子カルテやレセコンを活かしながら段階的に導入できるAI自動化の進め方を、投資対効果の判断基準とあわせて解説します。
医療事務にAI自動化が求められている背景
クリニック・診療所の医療事務部門では、業務量の増加と人手不足が同時進行しており、AI自動化への関心が急速に高まっています。
診療報酬改定の頻度増加とレセプト業務の複雑化
診療報酬は原則2年に1度改定されますが、加算・減算項目の追加・廃止・要件変更が毎回多数発生し、改定のたびにレセプト作成の手順とチェック項目を見直す必要があります。特に2024年改定では在宅医療・感染症対策・DX推進に関連した加算項目が複数新設され、算定要件の把握だけでも相当な工数がかかります。
加算の算定漏れは診療報酬の取りこぼしに直結し、誤算定は返戻・査定のリスクがあります。正確かつ迅速なレセプト処理への要求水準は年々上がっています。
医療事務スタッフの人手不足と採用難
医療事務は専門性が高い一方で、給与水準が他職種と比べて低いとされており、採用難が続いています。特に地方のクリニックでは、医療事務経験者の確保が困難で、未経験スタッフが即戦力になるまでの教育コストと時間が大きな負担になっています。
AI自動化で定型業務の工数を下げることで、スタッフの負荷を軽減し、離職率の改善にもつながります。
患者の待ち時間短縮と満足度向上の要請
受付・会計・予約対応にかかる時間は、患者満足度に直結します。Googleレビューや口コミサイトで「待ち時間が長い」「電話がつながらない」という評価が広まると、新患の獲得にも影響します。予約管理や受付業務の自動化は、患者体験の改善と業務効率化を同時に実現できる施策です。
医療事務でAI自動化が有効な4つの業務領域
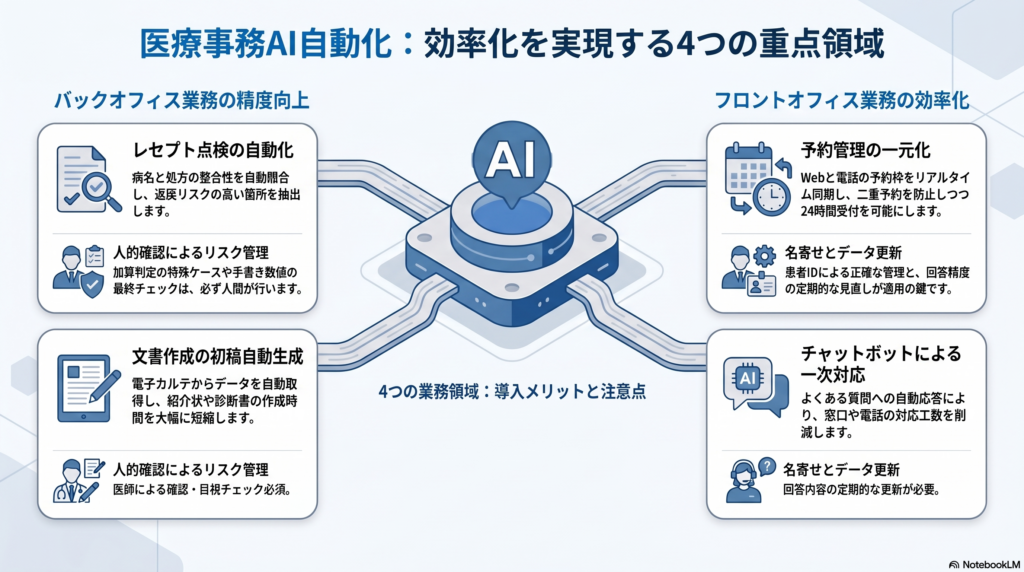
| 業務領域 | AI自動化の内容 | 主な効果 | 導入時の注意点 |
|---|---|---|---|
| レセプト点検 | 病名×処方の整合性チェック・算定漏れ検出 | 返戻リスク低減・点検工数削減 | 加算判定の特殊ケースは人が確認 |
| 予約管理 | Web・電話予約の一元化・重複防止 | 電話対応工数削減・二重予約防止 | 患者IDによる名寄せ設計が必要 |
| カルテ転記・文書作成 | AI-OCRによるデータ化・文書自動生成 | 転記工数削減・書類作成の標準化 | 手書き数値の目視チェック必須 |
| 受付・問い合わせ対応 | AIチャットボットによる自動応答 | 電話・窓口の対応工数削減 | 回答精度の定期確認と更新が必要 |
レセプト点検・病名チェックの自動化
レセプト点検の中でも特に工数がかかるのが、病名と処方内容の整合性確認と算定漏れのチェックです。AIを使うことで、傷病名コードと診療行為コードの組み合わせを自動照合し、査定・返戻リスクの高いレコードを一覧表示できます。
月次のレセプト提出前に自動チェックを走らせることで、担当者がリスク箇所に集中して確認できるようになります。全件を均等にチェックする非効率から解放されるのが最大のメリットです。
ただし、施設基準に基づく加算項目の算定可否判定は、AIが対応しきれない複雑なケースが存在します。後述の通り、この領域は人の確認を残す設計が必要です。
予約管理の自動化とWeb予約・電話予約の一元化
Web予約システムと電話予約・窓口予約を一つのシステムに統合することで、予約枠のリアルタイム同期と二重予約防止が実現します。患者からの予約確認メール・リマインダー送信・キャンセル処理も自動化でき、受付スタッフの電話対応工数を大幅に削減できます。
診療外の時間帯(夜間・休日)の予約受付が可能になることで、患者利便性が向上し、診療開始直後に電話が集中する問題も緩和されます。
カルテ転記・文書作成の自動化(紹介状・診断書等)
紹介状・診断書・各種証明書の作成は、電子カルテの記録を参照しながら定型フォーマットに転記する作業が中心です。電子カルテのデータを自動取得し、文書テンプレートに差し込むことで文書の初稿を自動生成できます。
医師が確認・修正してから発行するフローは従来と変わりませんが、ゼロから書き起こす作業がなくなることで、1件あたりの文書作成時間を大幅に短縮できます。
受付業務のAIチャットボット・自動応答化
「初診の予約方法は?」「保険証を忘れた場合は?」「駐車場はありますか?」といった定型的な問い合わせへの自動応答をAIチャットボットで対応します。
クリニックのWebサイトやLINE公式アカウントに組み込むことで、診療時間外を含む24時間の一次対応が可能になります。
クリニック・診療所向け|AI自動化の導入手順
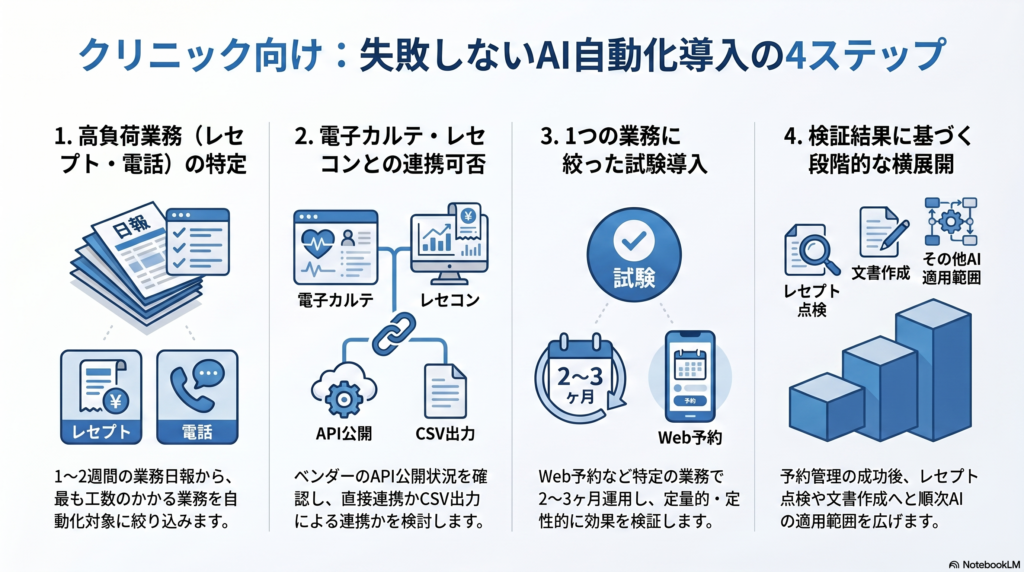
ステップ1:最も工数がかかっている事務業務の特定
医療事務スタッフに1〜2週間の業務日報をつけてもらい、業務名・所要時間・発生頻度を記録します。多くのクリニックでは「レセプト点検・修正」と「電話対応(予約受付・問い合わせ)」の2つが突出して工数を占めています。
この2つを最初の自動化ターゲットに絞ることで、スタッフの体感負荷が最も下がる領域から着手できます。
ステップ2:既存の電子カルテ・レセコンとの連携可否を確認
AI自動化ツールの効果は、既存の電子カルテ・レセコンとのデータ連携が実現できるかどうかに大きく依存します。連携できれば電子カルテのデータを自動取得してレセプトや文書作成に活用できますが、電子カルテベンダーによってAPI公開状況は大きく異なります。
主要な電子カルテ(ORCA・Medicom・MegaOak等)のAPI対応状況をベンダーに確認し、連携が難しい場合の代替手段(CSV出力経由の連携など)を事前に検討することが必要です。
ステップ3:1つの業務に絞って試験導入し効果を検証
予約管理の自動化から始める場合、まず既存の電話予約と並行してWeb予約システムを導入し、患者への浸透度を確認します。2〜3ヶ月の試験期間でWeb予約の利用率・二重予約の発生件数・電話対応件数の変化を記録し、効果を定量的に評価します。
試験期間中に発生した問題(患者が操作方法を理解できない・特定の診療科に予約が集中するなど)を記録し、本導入前に解消することで、スムーズな移行が実現します。
ステップ4:検証結果をもとに段階的に横展開
予約管理の自動化が軌道に乗ったら、レセプト点検の自動化、文書作成の効率化へと順次範囲を広げます。各ステップで必ず定量的な効果検証を行い、院長・スタッフに改善の実感を共有することで、次の導入への院内の理解と協力が得やすくなります。
【実務で起きた課題】レセプト点検AIが施設基準の加算判定に対応できなかった事例と対処法
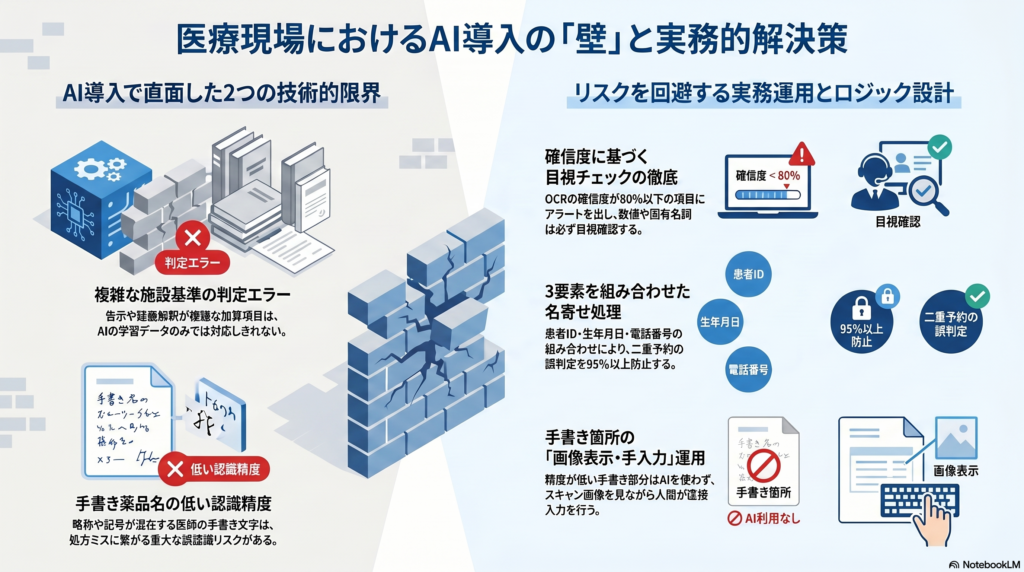
病名×処方の整合性チェックは高精度だが加算項目で対応漏れが発生
レセプト点検のAI自動化を導入した際、傷病名と処方内容の整合性チェックについては高い精度で動作しました。しかし、施設基準に基づく加算項目の算定可否判定において、AIが対応できない特殊なケースが頻出するという問題が発生しました。
たとえば、地域包括診療加算は「かかりつけ医機能」に関する複数の施設基準を同時に満たす必要がありますが、その細則(常勤換算の計算方法・特定の研修修了要件の読み替えなど)の判定でAIが誤判定するケースが生じました。
こうした複雑な加算項目は、診療報酬の告示・通知・疑義解釈を組み合わせて判断する必要があり、AIの学習データだけでは対応しきれない領域です。
AI-OCRで紹介状の手書き薬品名の読み取り精度が低かった問題
紙の紹介状をAI-OCRでデータ化する際、印刷された文字の認識精度は高く実用的に使えましたが、医師の手書き文字(特に薬品名・投与量・用法)の読み取り精度が著しく低いという問題が発生しました。
薬品名は漢字・カタカナ・英字が混在し、省略表記や記号も多いため、AI-OCRにとって難易度の高い読み取り対象です。誤認識した薬品名をそのまま電子カルテに転記すると、処方ミスにつながる重大なリスクがあります。
数値項目の目視チェック運用ルールと予約情報の名寄せ処理の設計
上記の問題への対処として、以下の運用ルールを整備しました。
AI-OCR出力のチェックルール:
- 薬品名・投与量・用法・点数など、数値・固有名詞を含む項目はAI出力を使わず必ず目視確認する
- AI-OCRの確信度スコアが閾値(80%)以下の項目には自動でフラグを立て、確認が必要な箇所を担当者にアラート表示する
- 紹介状の手書き部分については、AI-OCRを使わずスキャン画像を画面表示して担当者が手入力する運用を継続する
また、予約管理の自動化ではWeb予約と電話予約の二重登録を防ぐ名寄せ処理の設計が課題になりました。患者が同一人物でも、Web予約では「鈴木一郎」、電話予約では「スズキイチロウ」と登録されるケースがあります。患者ID・生年月日・電話番号の組み合わせで同一患者と判定するロジックを設計することで、二重予約の誤判定を95%以上防止できました。
医療事務がAI自動化で注意すべきポイント
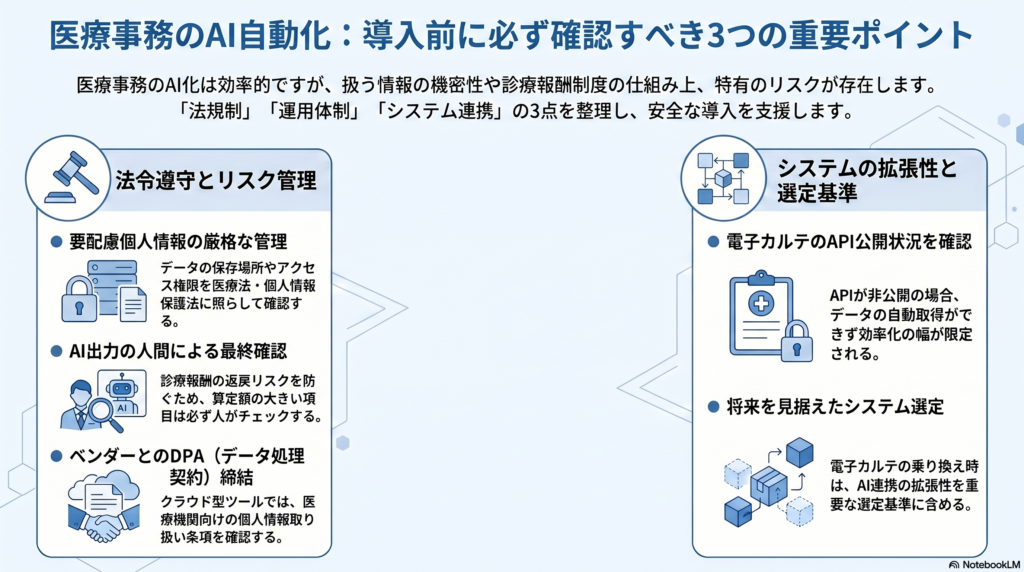
患者情報の個人情報保護法・医療法への対応
医療機関が扱う患者情報は、個人情報保護法上の「要配慮個人情報」に該当し、一般の個人情報よりも厳格な管理が求められます。AI自動化ツールに患者情報を取り込む場合、データの保存場所(国内サーバーか否か)・アクセス権限の管理・通信の暗号化・外部提供の可否を医療法・個人情報保護法の要件に照らして確認することが必須です。
クラウド型のAIツールを使用する際は、医療機関向けの個人情報取り扱いに関する条項(DPA:データ処理契約)がベンダーと締結できるかどうかを必ず確認してください。
AI出力の誤りによる診療報酬返戻リスクへの備え
レセプトにAIが出力した誤りが含まれていた場合、審査支払機関から返戻・査定が発生し、再請求の手間とともに診療報酬の回収が遅れます。返戻が繰り返されると、審査機関からのチェックが厳しくなり、通常の請求まで査定されるリスクも生じます。
AI出力のチェック体制を整備し、特に算定額が大きい加算項目と複雑な病名コードは人が最終確認する運用を徹底することが、返戻リスクを最小化する最善策です。
電子カルテベンダーのAPI公開状況の確認
AI自動化ツールの機能範囲は、使用している電子カルテのAPI公開状況に大きく左右されます。APIが公開されていない電子カルテの場合、カルテデータの自動取得ができず、CSV出力と手動インポートを組み合わせた運用になり、効率化の幅が限定されます。
電子カルテの乗り換えを検討している場合は、API公開状況を選定基準の一つに加えることを推奨します。主要なクラウド型電子カルテはAPI連携への対応が進んでおり、将来的なAI活用の拡張性を考慮した選択が重要です。
まとめ
医療事務のAI自動化は、レセプト点検の精度向上と予約管理の一元化から着手するのが最も効果的です。この2業務で成功体験を作り、カルテ転記・文書作成・受付対応へと段階的に範囲を広げていくことで、事務スタッフの負荷を継続的に下げられます。
AI出力の全件チェックは不要ですが、薬品名・投与量・加算項目など誤りが重大な結果につながる箇所の確認体制は省略できません。自院の電子カルテ・レセコンとの連携設計や、医療事務に特化したAI自動化ツールの開発についてのご相談はお気軽にどうぞ。










コメント